Nội dung chính
Trong y khoa, thành công không chỉ đo bằng công nghệ hiện đại mà còn bằng thời gian, sự bền bỉ và tinh thần không bỏ cuộc của các bác sĩ.
Khởi nguồn: Một vết mụn nhỏ, một cuộc chiến lớn
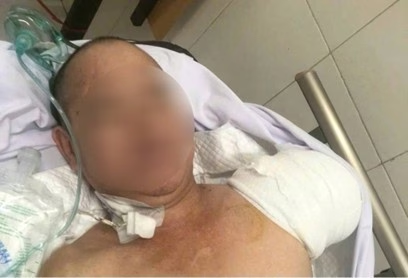
Vào ngày 21/11/2025, một bệnh nhân nam 51 tuổi, quê Thái Nguyên, nhập viện Bệnh viện Bạch Mai trong tình trạng sốc nhiễm khuẩn nặng, huyết áp sụt sâu và suy đa tạng. Tiền sử gout mạn tính, tăng huyết áp và suy thận đã khiến bệnh trạng trở nên phức tạp.
Nguyên nhân chỉ là một vết mụn mủ nhỏ trên ngón tay trái, tự chích và đắp thuốc nam. Chỉ sau hai ngày, cánh tay trái sưng nề, da tím đen, chảy dịch hôi – dấu hiệu của nhiễm trùng lan rộng và hoại tử mô toàn bộ.
Kết quả xét nghiệm cho thấy mức độ nhiễm khuẩn cực kỳ cao, dự báo tiên lượng rất xấu; mỗi giờ trôi qua là một cơ hội tử vong.
Hồi sức cấp cứu và quyết định sinh tử
Ngay khi tiếp nhận, đội ngũ bác sĩ Đội Y học Nhiệt đới triển khai hồi sức tích cực: duy trì vận mạch liều cao, dùng kháng sinh phổ rộng, kiểm soát đông máu, thực hiện lọc máu liên tục (CRRT) và làm sạch vết thương liên tục.
Trong bối cảnh sốc nhiễm khuẩn kèm suy đa tạng, mọi quyết định đều mang tính sống còn: lựa chọn kháng sinh sao cho không làm suy thận nặng thêm, quyết định phẫu thuật để kiểm soát ổ nhiễm mà vẫn bảo tồn chức năng.
Ngày 1/12/2025, hội chẩn toàn bệnh viện (93 buổi hội chẩn trong và ngoài viện) quyết định cắt cụt một phần cánh tay trái để cứu mạng. Ngày 2/12/2025 ca phẫu thuật cắt cụt 1/3 cánh tay trái được thực hiện thành công.
Tuy nhiên, đêm 12/12/2025 bệnh nhân lại chảy máu ồ ạt tại mỏm cụt, buộc bác sĩ thực hiện ca phẫu thuật sinh tử thứ hai: tháo khớp vai trái, cầm máu và truyền máu ngay trên bàn mổ.

Biến chứng và sức mạnh liên chuyên khoa
Sau phẫu thuật, bệnh nhân gặp nhiều biến chứng: sốt cao kéo dài, viêm phổi, suy kiệt nặng. Kết quả cấy máu và vết thương phát hiện Klebsiella aerogenes đa kháng, khiến phác đồ kháng sinh phải được điều chỉnh ngay.
Các chuyên khoa nội tiết, nhiễm trùng, phẫu thuật, dinh dưỡng và phục hồi chức năng phối hợp chặt chẽ: tối ưu liều kháng sinh, ngăn ngừa huyết khối, cung cấp dinh dưỡng đặc biệt và hỗ trợ vận động sớm.
Cuối tháng 12/2025, khi nhiễm khuẩn tạm ổn, bệnh nhân lại phát sinh sốt cao do nấm Aspergillus fumigatus xâm lấn. Nhờ phát hiện sớm và thay đổi phác đồ, bệnh nhân một lần nữa thoát khỏi nguy cơ tử vong.

Những lời chia sẻ và kết luận
PGS.TS Đỗ Duy Cường, Viện trưởng Viện Y học Nhiệt đới, nhấn mạnh: “Ca bệnh là minh chứng rõ nét cho sức mạnh của phối hợp liên chuyên khoa trong những tình huống cực kỳ phức tạp.”
Đầu tháng 1/2026, sau 47 ngày điều trị không ngừng nghỉ, bệnh nhân ổn định, nhiễm trùng được kiểm soát hoàn toàn và đủ điều kiện xuất viện vào ngày 6/1/2026.
Khi rời bệnh viện, bệnh nhân không giấu được xúc động: “Mặc dù mất đi một phần cơ thể, tôi vẫn còn sống và có cơ hội trở lại với cuộc sống bình thường.”
Câu chuyện 47 ngày, 93 buổi hội chẩn không chỉ là một kỳ tích y khoa mà còn là bằng chứng sinh động cho tinh thần trách nhiệm, chuyên môn sâu rộng và giá trị nhân văn của đội ngũ y bác sĩ Bệnh viện Bạch Mai.
